Материал опубликован: 25 февраля 2026, 17:31
Обновлён: 25 февраля 2026, 18:04
Просмотров: 4
Краснуха это острое вирусное заболевание. Один инфицированный может заразить до 7 не вакцинированных и не перенесших заболевание людей.
Краснуха отличается сезонностью и цикличностью. В регионах с умеренным климатом заболеваемость достигает пика весной. Небольшие эпидемии повторяются примерно каждые 3–4 года, крупные вспышки — с интервалом 6–9 лет. У детей с врожденной краснухой вирус может выделяться в течение 8 —12 месяцев и более (до 2 лет) после рождения.
Патогенез
Возбудитель краснухи передается воздушно-капельным путем при дыхании, разговоре, чихании, кашле, а также при непосредственном контакте с инфицированным и через зараженные предметы.
Источник инфекции — инфицированный человек, который распространяет вирус за неделю до появления симптомов (особенно сыпи) и в течение первых семи дней после их возникновения. Инкубационный период заболевания — 14-18 день.
Патоген сначала размножается в верхних дыхательных путях, затем проникает в лимфатические узлы, где происходит его дальнейшее размножение и поступает в кровь, что обеспечивает распространение инфекции по всему организму. Это происходит за 5-7 дней до и в течение 2 дней после появления сыпи.
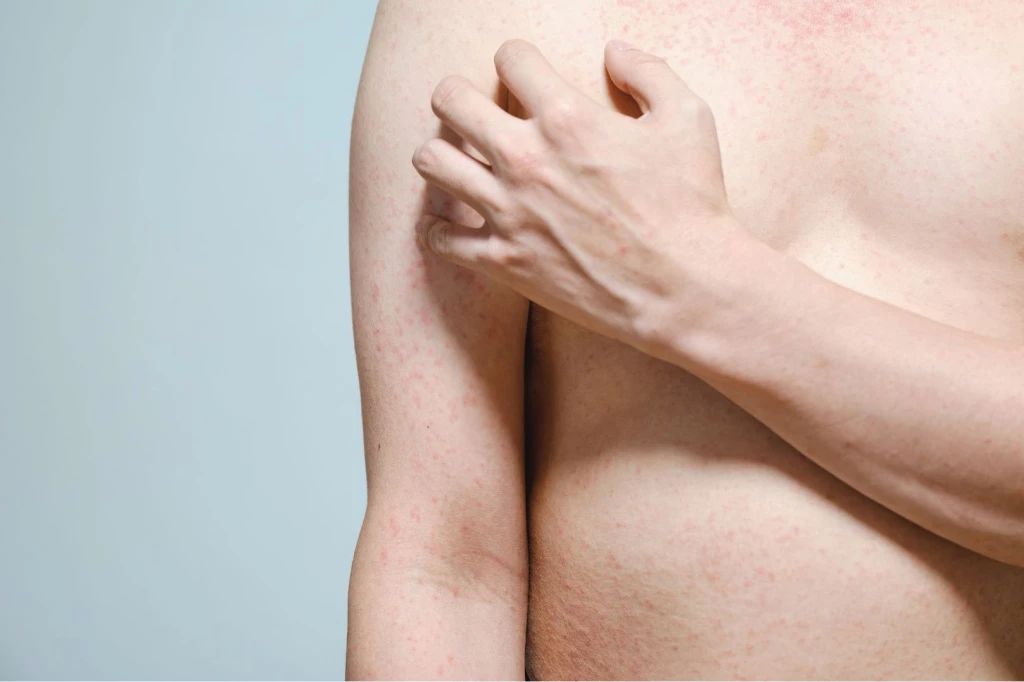
Вирус поражает сосудистую стенку, вызывая воспаление сосудов кожи (васкулит). Это приводит к появлению характерной мелкоточечной розовой сыпи, из-за которой болезнь и получила свое название. Сыпь расположена преимущественно на сгибательных поверхностях (локти), спине и ягодицах; и появляется через 14-18 дней после инфицирования. Одновременно возникает лихорадка, легкие катаральные явления и увеличение лимфатических узлов.
Второй путь передачи вируса — вертикальный (трансплацентарный) — от заражённой во время беременности матери к ребенку. Вероятность передачи вируса плоду достигает 90%.
Группы риска
Краснуха — одна из ведущих причин врожденных дефектов у детей, чьи матери перенесли инфекцию во время беременности. Вирус способен проникать через плаценту, поражая плод, что может привести к его гибели или повреждению органов и тканей. Наибольшую опасность заболевание представляет в первом триместре.
Заражение в утробе вызывает синдром врождённой краснухи (СВК), который чаще проявляется тремя признаками, получившими название триады Грегга:
- поражением глаз (катарактой, глаукомой, помутнением роговицы);
- глухотой;
- пороками сердца.
К другим типичным признакам синдрома врожденной краснухи относятся:
тромбоцитопеническая пурпура (снижение тромбоцитов);
гемолитическая анемия (разрушение эритроцитов).
В более тяжелых случаях развивается расширенная форма СВК, включающая и другие аномалии. Дети с этим синдромом часто рождаются с низким весом и отставанием в росте. Даже если ребёнок рождается без явных патологий, в первые годы жизни могут проявиться: сахарный диабет 1 типа, тиреоидит, прогрессирующая панэнцефалопатия.
У многих новорождённых болезнь изначально протекает бессимптомно, а признаки проявляются позднее. До введения вакцинации синдром врожденной краснухи фиксировался у 4 из 1000 младенцев.
Симптомы болезни
До 50% случаев краснухи у детей и молодых людей протекает бессимптомно. У остальных развиваются следующие симптомы:
- Пятнисто-папулезная сыпь бледно-розового цвета.
- Конъюнктивит.
- Повышение температуры до 37,2–38,0 °С.
- Увеличение лимфатических узлов за ушами и в области шеи.
- Насморк, першение в горле, сухой кашель.
- Пятна Форхгеймера — небольшие розовые пятнышки на мягком небе, появляющиеся перед сыпью.
- Слабость, утомляемость, головная боль.
- Боль в суставах — возникает у взрослых, в основном для женщин.
Диагностика
Для подтверждения инфекции проводятся:
1. Осмотр пациента и сбор анамнеза, включая данные о вакцинации и контактах с инфицированными.
2. Лабораторные исследования — серологические тесты (анализ крови на антитела):
- IgM-антитела — появляются в острой фазе и указывают на свежее заражение. Исследование проводится всегда за исключением случаев, когда больной получал вакцину против краснухи в период от 8 дней до 6 недель.
- IgG-антитела — свидетельствуют о перенесённой инфекции или иммунитете после прививки. Проводится за исключением случаев, когда больной получал вакцину против краснухи в период от 8 дней до 6 недель, предшествующих забору образца, никуда не выезжал с территории места жительства, и при этом не было очевидной передачи вируса краснухи в данной местности.
- ПЦР–обнаружение РНК вируса в крови или других биоматериалах (особенно эффективно на ранних сроках). Данный тест используется реже ввиду трудоемкости своего выполнения.
После контакта с больным краснухой беременным женщинам необходимо:
- динамическое серологическое наблюдение (повторные анализы на IgM/IgG);
- УЗИ плода для исключения врождённых аномалий;
- мониторинг состояния у врача.
Лечение
Специфической противовирусной терапии при краснухе не существует. Лечение в основном симптоматическое и предполагает:
- Покой и постельный режим — особенно в первые дни болезни.
- Прием жаропонижающих препаратов — при лихорадке.
- Обильное питье — для профилактики обезвоживания.
- Промывания, полоскания, увлажнение воздуха – для облегчения катаральных симптомов.
- Назначение нестероидных противовоспалительных средств (НПВС) — при болях в суставах.
Прием любых лекарственных препаратов необходимо согласовать с лечащим врачом.
Осложнения
В большинстве случаев краснуха протекает в лёгкой форме и не приводит к осложнениям. Однако в редких ситуациях могут развиваться осложнения:
1. Артрит:
- Возникает через 1–2 дня после исчезновения сыпи.
- Может сохраняться до 4 недель.
2. Тромбоцитопеническая пурпура (болезнь Верльгофа):
- Характеризуется резким снижением тромбоцитов.
- Проявляется множественными кровоизлияниями в кожу и слизистые.
3. Энцефалит:
- Развивается примерно на 5-й день болезни.
- Основные симптомы: сильная головная боль, судороги, менингеальные признаки.
Профилактика
Краснуха — вакциноуправляемое заболевание. Вакцинация обеспечивает длительный иммунитет, сопоставимый с невосприимчивостью, возникающей после перенесённой инфекции.
В соответствии с Национальным календарём прививок, детям делают прививку комбинированной живой вакциной против кори, краснухи и паротита. Первую дозу вводят в возрасте от 12 до 15 месяцев, а повторную вакцинацию проводят в 6 лет. После двух доз вакцины развивается стойкий иммунитет на всю жизнь.
Вакцинация против краснухи предпочтительнее в детстве. Во взрослом возрасте она необходима:
- Женщинам детородного возраста, планирующим беременность, если они не болели краснухой и не имеют документального подтверждения двукратной вакцинации. Вакцинацию рекомендуется проводить не позднее, чем за месяц до предполагаемой беременности.
- Медицинским работникам.
- Людям, работающим с детьми.
- Лицам, планирующим поездки в регионы с высоким уровнем заболеваемости краснухой.
- Контактировавшим с больными краснухой (при отсутствии подтвержденного иммунитета) — в этом случае проводится экстренная вакцинация в течение 72 часов после контакта (для небеременных).
При отсутствии данных о прививках лучше сдать анализ на антитела и при необходимости пройти вакцинацию. Однократная вакцинация обеспечивает защиту примерно в 95 % случаев.